Genómica: conocimiento

Genética, esquizofrenia y COVID-19: una imagen compleja
Genética, esquizofrenia y COVID-19: un panorama complejo
La esquizofrenia es una enfermedad mental debilitante caracterizada por una ruptura con la realidad, también conocida como psicosis. Aunque la esquizofrenia tiene una "prevalencia relativamente baja" en Estados Unidos de solo alrededor de 0.25 a 0.64 %, en 2018, las personas con esquizofrenia tenían casi 350 veces más probabilidades de morir por suicidio que las personas de la población general1. La esquizofrenia es también una de las principales causas de discapacidad en todo el mundo (a través de una constelación de síntomas que incluyen alucinaciones, delirios, pensamiento y habla desorganizados e inmovilidad psicomotora), y se estima que contribuye a un promedio de 28.5 años de vida perdida, en gran parte debido a condiciones médicas comórbidas1. Las investigaciones indican que la esquizofrenia tiene un componente genético sustancial, con una tasa de heredabilidad (la proporción de la variación de un rasgo causada por los genes en oposición al medio ambiente) de hasta el 80 %2. Es evidente que la psicosis es un problema urgente, pero ¿cómo se relaciona con la COVID-19?
Infección viral: un vínculo entre los genes y la esquizofrenia
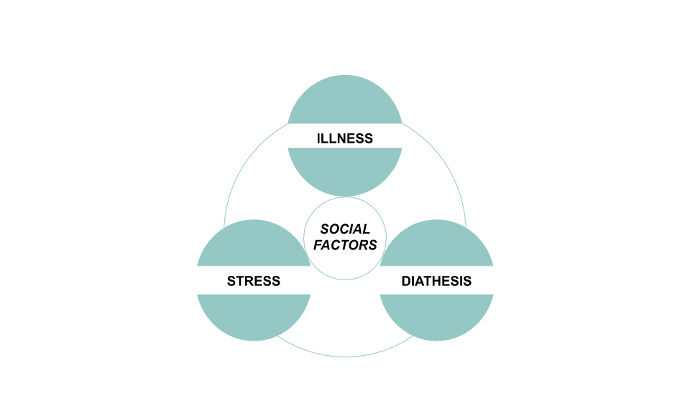
Resulta que la infección viral, más allá de la COVID-19, podría ser un vínculo entre los genes y la esquizofrenia. El modelo de diátesis-estrés, a menudo utilizado para explicar la patogénesis de un trastorno en particular, describe la interacción entre cada una de estas tres partes; postula que una diátesis subyacente (genes, en este caso) puede interactuar con un factor estresante (COVID-19) para manifestar una enfermedad determinada (esquizofrenia).
Primero tenemos que entender cómo los genes mismos están íntimamente relacionados con la esquizofrenia. Los estudios de asociación de genoma completo (genome-wide association study, GWAS) pueden asociar fenotipos (p. ej., esquizofrenia) con polimorfismos de un solo nucleótido (single nucleotide polymorphisms, SNP) o cambios de una letra del ADN que ocurren por encima de un porcentaje límite en una población determinada. En la esquizofrenia, cada SNP confiere un riesgo adicional del 1.1 al 1.2 %, y un total de más de 180 SNP se han asociado con la condición2, 3. De estos aproximadamente 180 SNP, uno en particular afecta a los genes de respuesta viral independientemente de la esquizofrenia. El gen C4A codifica una determinada proteína en lo que se llama el sistema del complemento, un actor importante en la inmunidad innata4. Curiosamente, un estudio ha demostrado que el gen presenta un fenómeno llamado "pleiotropía", o cuando un solo gen influye en la expresión de múltiples rasgos no relacionados ("virus varicela zoster y esquizofrenia", en este caso)5.
Otro GWAS ha indicado la existencia de un "componente inmunitario del riesgo de esquizofrenia", que apunta a una región llamada complejo principal de histocompatibilidad (major histocompatibility complex, MHC)6. Esta colección de genes codifica las proteínas de la superficie celular necesarias para adquirir la inmunidad, y la existencia de varios "marcadores significativos" proporciona una evidencia modesta que respalda la "función de la infección" en la patogénesis de la esquizofrenia6. Mientras tanto, otros genes inmunorrelevantes, como NRGN y TCF4, pueden exacerbar los problemas de "memoria y cognición" presentes en la esquizofrenia, lo que lleva a la compleja sintomatología neuropsiquiátrica de la condición6.
COVID-19 y esquizofrenia: la intersección
Actualmente, todavía no contamos con suficientes investigaciones para hacer declaraciones definitivas sobre una relación genética entre la COVID-19 y la esquizofrenia, pero existen varias formas, no solo biológicas, en las que la COVID-19 puede actuar como un "factor estresante" que manifiesta la esquizofrenia. Es decir, el estrés de "contraer el virus" en sí mismo puede empeorar muchos problemas de salud mental preexistentes7. Las personas con esquizofrenia también tienen muchas menos probabilidades de vivir solas, dada la naturaleza de su enfermedad. Junto con factores como el estigma, la discriminación, los procesos de pensamiento desorganizados (sintomatología indicativa de la esquizofrenia), condiciones de salud comórbidas y mucho más, el riesgo de transmisión del SARS-CoV-2 solo aumenta aún más8.
Esto se ve agravado aún más por los llamados efectos iatrogénicos: la contracción o manifestación de una enfermedad del propio sistema de salud. Las personas con esquizofrenia que anteriormente se han beneficiado de una terapia extensa en persona ahora pueden encontrarse con la opción de ver a un terapeuta en persona y correr el riesgo de infección por COVID-19 o necesitar sacrificar tiempo y dinero para adaptarse a un entorno en línea.
Está claro que estos factores son de naturaleza aditiva. Intuitivamente, una persona que vive rodeada de más personas, está en contacto con el sistema de atención médica con más frecuencia y puede tener más comorbilidades preexistentes, tiene más probabilidades de contraer y sucumbir ante la COVID-198.
Independientemente de la fuerza de la relación biológica entre la esquizofrenia y la COVID-19, la interseccionalidad de ambas enfermedades fomenta un conjunto de circunstancias preocupantes. Por ejemplo, la investigación actual ha esbozado un vínculo inmunitario entre la COVID-19 y la aparición de síntomas psicóticos. Es importante tener en cuenta que el SARS-CoV-2 puede ingresar al cerebro y provocar inflamación, lo que a su vez puede ocasionar cambios en la función del “sistema nervioso central (SNC) y periférico”9. Denominada “psicosis por COVID-19”, varios casos de pacientes con COVID-19 han presentado "alucinaciones auditivas" y "delirios paranoicos y persecutorios", lo que sugiere, pero no confirma, una relación causal entre la respuesta viral y la psicosis9.
Factores psicosociales
Un concepto erróneo común sobre la esquizofrenia es que involucra principalmente síntomas como alucinaciones y delirios, o síntomas positivos (aditivos). Si bien estas experiencias, especialmente las alucinaciones auditivas, son manifestaciones distintivas de la esquizofrenia, déficits en la motivación, expresión de emociones, interés social, capacidad de sentir placer, etc. pueden ser igual de debilitantes, si no más.
En particular, se ha demostrado que estos síntomas negativos (reductores) se agravan por la disminución de los niveles de contactos casuales8. Por ejemplo, incluso el acto de interactuar una vez a la semana con un cajero al recoger los medicamentos se asocia con una "mejor recuperación y puntuaciones de integración comunitaria", lo cual es especialmente pertinente para las personas que típicamente tienen "redes sociales más pequeñas y de peor calidad" en promedio8. Ya sea en la farmacia o en la tienda de comestibles, las medidas de distanciamiento social han reducido drásticamente el número de tales contactos casuales (en persona), que pueden dificultar que las personas experimenten síntomas negativos. Además, ahora que las personas con esquizofrenia tienen más probabilidades que nunca de vivir en casa con parientes cercanos, una métrica llamada "emoción expresada" se ha vuelto cada vez más relevante. Este término se refiere a la expresión de actitudes (particularmente, actitudes negativas) por parte de un miembro de la familia hacia una persona con una enfermedad mental, lo que predice en gran medida las tasas de recaída y posterior hospitalización.
La necesidad de algo más: la función de los estudios de asociación de genoma completo
¿Cómo se relaciona esto con la genética?
Ahora más que nunca, las personas con enfermedades mentales tienen que lidiar con factores estresantes, ya sean virales o económicos, psicológicos o sociales. Diversos GWAS presentan un método excelente para mejorar disparidades en la salud y mitigan los efectos de ciertos factores estresantes. Con el tiempo, los investigadores han podido descubrir más y más SNP que contribuyen con el riesgo de sufrir esquizofrenia, que, junto con los avances en la informática para la medicina personalizada, pueden asignar genes a factores estresantes relevantes a las características de la experiencia de una persona con esquizofrenia y trastornos relacionados.
Una comprensión más integral de los mecanismos genéticos detrás de la esquizofrenia puede transferirse al trabajo clínico. Por ejemplo, si se encontrara que diferentes combinaciones de SNP corresponden a ligeras variaciones en la esquizofrenia de una persona, otra forma de psicosis, etc., los médicos podrían adaptar su trabajo a los patrones de comportamiento específicos agravados por dichos SNP. En el futuro, esperamos poder rastrear la compleja interacción entre los genes, la esquizofrenia y otro evento similar a la COVID, al clasificar todas y cada una de las variaciones en la experiencia de una persona. La medicina de precisión está comenzando a llegar con toda su fuerza y, junto con el aumento en el número y la diversidad de GWAS, las personas con esquizofrenia y trastornos relacionados pueden recibir el apoyo que mejor les funcione, posiblemente incluso en medio de una pandemia.
Reconocimientos
Me gustaría agradecer a la Dra. Megan Mekinda del programa researchcHStart por orientarme hacia esta oportunidad.
Referencias
- Schizophrenia. (n.d.). The National Institute of Mental Health. Retrieved September 21, 2020, from https://www.nimh.nih.gov/health/statistics/schizophrenia.shtml
- Harrison, P. J. (2015). Recent genetic findings in schizophrenia and their therapeutic relevance. Journal of Psychopharmacology, 29(2), 85–96. https://doi.org/10.1177/0269881114553647
- Huo, Y., Li, S., Liu, J., Li, X., & Luo, X.-J. (2019). Functional genomics reveal gene regulatory mechanisms underlying schizophrenia risk. Nature Communications, 10. https://doi.org/10.1038/s41467-019-08666-4
- C4A gene. (2020, August 17). Genetics Home Reference. Retrieved September 21, 2020, from https://ghr.nlm.nih.gov/gene/C4A#synonyms
- Kachuri, L., Francis, S. S., Morrison, M., Wendt, G. A., Bossé, Y., Cavazos, T. B., Rashkin, S., Ziv, E., & Witte, J. S. (2020). The landscape of host genetic factors involved in immune response to common viral infections. medRxiv [Preprint]. https://doi.org/10.1101/2020.05.01.20088054
- Stefansson, H., Ophoff, R., Steinberg, S., Andreassen, O., Cichon, S., Rujescu, D., Werge, T., Pietiläinen, O., Mors, O., Mortensen, P., Sigurdsson, E., Gustafsson, O., Nyegaard, M., Tuulio-Henriksson, A., Ingason, A., Hansen, T., Suvisaari, J., Lonnqvist, J., Paunio, T., . . . Collier, D. (2009). Common variants conferring risk of schizophrenia. Nature, 440, 744–747. https://doi.org/10.1038/nature08186
- Venkateswaran, K. D., & Hauser, C. T. (2020). Living with PTSD amid a global pandemic. Psychological Trauma: Theory, Research, Practice, and Policy, 12(S1), S71–S72. http://dx.doi.org/10.1037/tra0000857
- Kozloff, N., Mulsant, B. H., Stergiopoulos, V., & Voineskos, A. N. (2020). The COVID-19 global pandemic: Implications for people with schizophrenia and related disorders. Schizophrenia Bulletin, 46(4), 752–757. https://doi.org/10.1093/schbul/sbaa051
- Ferrando, S. J., Klepacz, L., Lynch, S., Tavakkoli, M., Dornbush, R., Baharani, R., Smolin, Y., & Bartell, A. (2020). COVID-19 psychosis: A potential new neuropsychiatric condition triggered by novel coronavirus infection and the inflammatory response? Psychosomatics. https://doi.org/10.1016/j.psym.2020.05.012
Acerca del autor
Keshav Gandhi es estudiante sénior la escuela secundaria University Laboratory en Urbana, Illinois. Le interesa realizar investigaciones en Biología Informática y espera combinar esto con la medicina.